A osteoartrite da articulação do joelho é uma doença crônico-degenerativa-distrófica caracterizada pela degradação progressiva e perda de tecidos da cartilagem articular do joelho. Com base na patologia que destrói a articulação, desenvolve-se dor na perna e limitação da mobilidade. Na terminologia médica, essa patogênese é frequentemente chamada de gonartrose - um termo concretizador que indica diretamente a localização da osteoartrite (artrose) no joelho. De acordo com os dados mais recentes de pesquisadores, em nosso país, 100 a 120 pessoas estão doentes com gonartrose por 10 mil pessoas. Especialistas preveem que até 2020 o número de casos dobrará.
A prevalência de OA de joelho é ligeiramente maior em mulheres do que em homens. Ao mesmo tempo, na visita inicial, o grupo de pacientes do sexo masculino é dominado por jovens - até 45 anos, no grupo feminino predominam pacientes com 55 anos ou mais. Com mais de 65 anos, independentemente do sexo, os sinais radiológicos da patologia em vários graus de gravidade são diagnosticados em 80% das pessoas. A etiologia da patogênese é baseada em inúmeros fatores adquiridos e congênitos, onde um dos principais lugares é ocupado pela traumatização crônica das extremidades articulares do aparelho do joelho devido ao regime inadequado de exercícios. Este não é o único motivo, todos os fatores provocativos serão indicados no decorrer do artigo.
A osteoartrite da articulação do joelho leva a uma perda permanente da função de um importante segmento biológico do membro. Uma pessoa começa a sentir dificuldade em andar, sofrendo de dor, muitas vezes o paciente torna-se dependente de dispositivos especiais de apoio e ajuda externa.
Quanto mais cedo o processo patológico for identificado, mais esperança pode ser colocada no efeito do cuidado conservador. Mas nem tudo é tão simples. Foi notado que cerca de 40% dos pacientes recorrem aos médicos tarde demais, quando a degeneração já destruiu completamente a articulação do joelho e as complicações se seguiram. Infelizmente, os métodos conservadores não funcionam nas formas avançadas e nos estágios tardios da doença; apenas a intervenção cirúrgica pode ajudar aqui.
Causas da osteoartrite do joelho
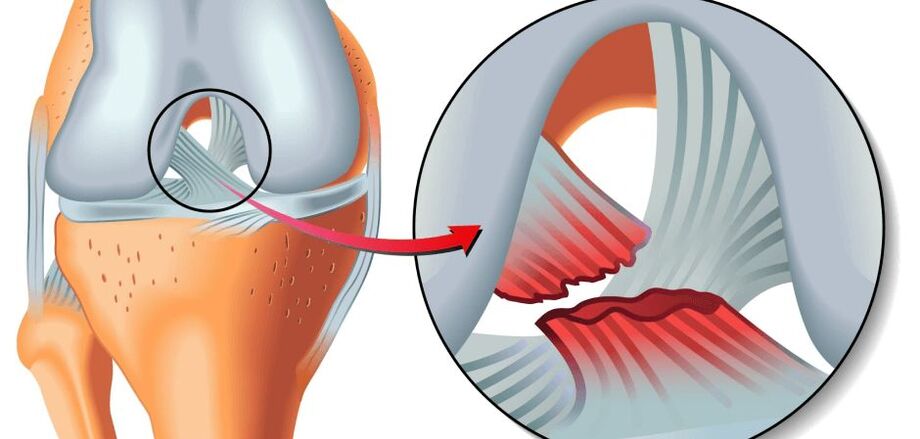
A razão fundamental para o mecanismo do aparecimento da patologia é uma violação do metabolismo das estruturas da cartilagem com uma mudança no equilíbrio do catabolismo-anabolismo, ou seja, quando os processos de destruição das células da cartilagem prevalecem sobre a recuperação. Inicialmente, a cartilagem hialina que reveste as superfícies articulares da articulação e a placa subcondral, localizada sob a cartilagem articular, sofrem alterações irreversíveis.
A fisiopatologia da osteoartrite do joelho é bastante diversa. Especialistas identificaram os principais fatores comuns provocadores da doença, considerá-los.
Nível inadequado de atividade física e estresse na parte inferior do corpo na vida cotidiana:
- esportes profissionais, dança;
- caminhada excessivamente longa durante um turno de trabalho;
- levantamento de peso frequente;
- agachamento longo ou com os joelhos dobrados sob ele, em pé / movendo-se sobre os joelhos;
- um encargo significativo ao nível do agregado familiar (trabalho desproporcionado em casa, no campo, etc. ).
Lesão anterior no joelho:
- hematomas locais, por exemplo, caindo no joelho, batendo com alguma coisa;
- luxações locais e entorses musculares;
- danos ao aparelho ligamentar (rupturas, entorses);
- lesões meniscais com deslocamentos, rupturas, semi-roturas;
- fratura da patela ou côndilos, fíbula, fêmur ou tíbia.
Anomalias congênitas na estrutura do sistema musculoesquelético (displasia):
- subdesenvolvimento / deformação da perna;
- fraqueza/encurtamento dos músculos da coxa;
- luxação congênita da patela;
- hipermobilidade articular;
- posição congênita em valgo ou varo dos joelhos.
Patologias concomitantes na história, por exemplo:
- gota;
- reumatismo;
- diabetes;
- lúpus eritematoso;
- tireoidite;
- doenças alérgicas graves;
- varizes locais, etc.
Sobrepeso:
- com IMC de 25, 1-27 kg/m2 (risco médio);
- com IMC de 27, 1-30 (alto grau);
- com IMC superior a 30 kg / m2 (predisposição criticamente alta para gonartrose).
Cirurgia prévia no joelho não relacionada à osteoartrite, como:
- meniscectomia;
- ligamento plástico;
- instalação de fixadores, placas para fraturas, etc.
Baixa atividade física: com a falta de atividade motora nos membros, o suprimento sanguíneo diminui, os processos metabólicos são inibidos, músculos e ligamentos perdem força, o que cria condições favoráveis para o aparecimento de degenerações no joelho e outras articulações das pernas.
Pós-menopausa: Com o início da menopausa nas mulheres, a produção de estrogênio é significativamente reduzida, e esses hormônios em quantidade reduzida não são capazes de ter o mesmo efeito protetor nas articulações no mesmo nível apropriado de antes.
Qualquer um desta lista de fatores (ou uma combinação de 2 ou mais) pode servir como o início de um distúrbio metabólico local nas articulações do joelho e, como resultado, o desenvolvimento de osteoartrite. Nas superfícies articulares em atrito, envoltas em cartilagem hialina, aparecem rachaduras, fibrilações, ulcerações. A cartilagem torna-se fina, inelástica, áspera, irregular. A este respeito, as propriedades de depreciação e deslizamento da articulação são reduzidas, os movimentos entre as superfícies articulares são dificultados devido à morte do tecido cartilaginoso e à diminuição do espaço articular pelo mesmo motivo.
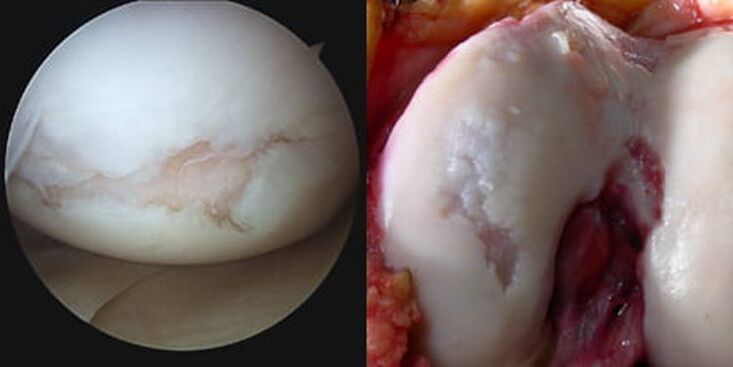
O atrito intra-articular patologicamente aumentado, juntamente com bioalterações progressivas, leva ao fato de que a zona da cartilagem desaparece completamente (apagada), a placa subcondral é parcial ou completamente destruída e as extremidades ósseas de união são expostas. Os côndilos expostos do fêmur roçam contra a tíbia exposta na epífise superior e / ou na patela, ocorre um deslocamento patológico das superfícies de contato, a articulação fica cada vez mais deformada.
Devido ao fato de que a doença leva a deformidades da estrutura articular, na terminologia médica pode-se encontrar frequentemente uma formulação do diagnóstico como "osteoartrite deformante da articulação do joelho". As deformações pronunciadas são mais características dos estágios posteriores do desenvolvimento. Portanto, a palavra "deformando" é mais usada pelos médicos em relação à osteoartrite dos últimos estágios.
Sintomas: manifestações precoces e tardias
A principal queixa na OA do joelho é a dor. No início da doença, a dor, via de regra, é de natureza mecânica, ou seja, manifesta-se e aumenta no momento ou após atividade física prolongada, com longa permanência em um local ou descida de escadas, ao final da a jornada de trabalho. Um dos primeiros sintomas também inclui rigidez matinal no joelho problemático, que geralmente dura de 30 a 40 minutos até que a pessoa se disperse.

A dor de longa duração e muitas vezes manifestada às vezes (mais frequentemente nos estágios iniciais e intermediários) provoca sinovite secundária, razão pela qual é sentida em repouso. O acúmulo excessivo de líquido sinovial, como reação à dor e inflamação, também causa problemas na flexão/extensão do joelho ou exacerba a disfunção de flexão-extensão existente. No estágio estendido, são possíveis variantes da dor inicial, o que significa o aparecimento da síndrome da dor com o início da caminhada, que diminui no processo de movimento em 15 a 30 minutos. Fenômenos dolorosos podem reaparecer com um aumento contínuo da carga no joelho problemático.
Casos avançados são frequentemente acompanhados pela ocorrência de síndrome de bloqueio articular. O jamming é caracterizado por dor súbita e aguda de caráter lancinante e bloqueio de movimentos na região do joelho. O bloqueio é eliminado com um giro peculiar da perna, mas nem sempre uma pessoa lida independentemente com o desbloqueio do joelho.
Para total clareza do quadro clínico, apresentamos todos os sintomas típicos da osteoartrite do joelho:
- síndrome de dor local, especialmente se expressa em movimento;
- sensação de aperto, rigidez no joelho;
- crepitação articular durante o movimento na forma de chocalho, trituração, cliques;
- flexão dolorosa e/ou difícil, endireitamento da perna, rotação;
- fraqueza do músculo quadríceps femoral (músculos femorais sofrem atrofia grave com gonartrose avançada);
- sensação de flambagem da perna dolorida;
- inchaço e aquecimento da pele sobre a articulação;
- mudança no estereótipo da marcha (no penúltimo, últimos estágios, a claudicação progride);
- curvatura em valgo ou varo do membro inferior doente (desenvolve-se nos estágios posteriores).
Quanto maior a duração da doença, mais brilhante, com mais frequência, mais a articulação do joelho dói. Além disso, pode perturbar não apenas durante o esforço, mas também em estado imobilizado, inclusive durante uma noite de sono. Além disso, o aumento das alterações degenerativas estreitará constantemente a gama de movimentos ativos e passivos, reduzindo-a ao mínimo.
Bom saber! Na OA primária do joelho, os riscos de desenvolver um tipo semelhante de lesão no mesmo membro, mas na região do quadril, são de 15% a 18%. E a probabilidade de desenvolver coxartrose no lado oposto do joelho problemático é de 30%. As articulações do joelho e do quadril estão muito interligadas funcionalmente - um problema no joelho pode eventualmente ter um efeito ruim na articulação do quadril e vice-versa. Portanto, não se automedique, esta doença requer uma abordagem profissional, individual para cada caso individual.
Diagnóstico: métodos de exame
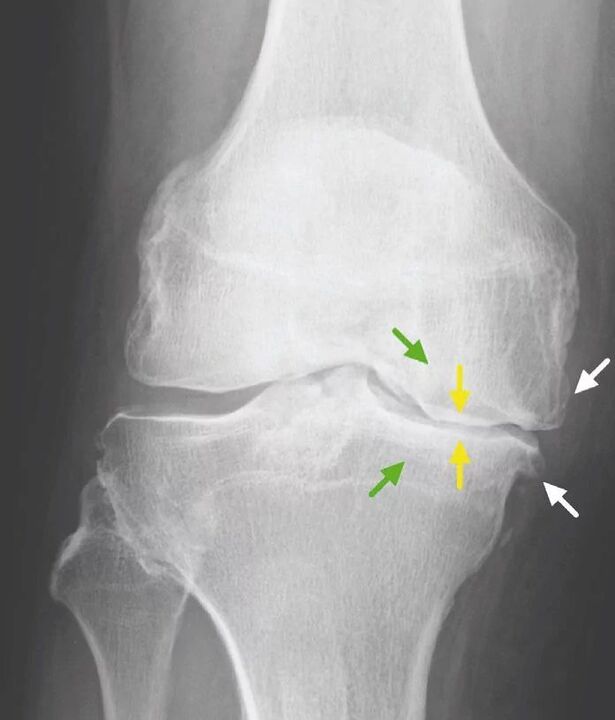
Para osteoartrite da articulação do joelho, assim como outras articulações, não há sinais laboratoriais patognomônicos. Na maioria dos pacientes, os exames de sangue e urina mostram resultados normais. Portanto, os métodos de pesquisa de laboratório não têm valor clínico. O método geralmente aceito para detectar a gonartrose atualmente é a radiografia das articulações do joelho. Radiografias são necessariamente feitas inicialmente em duas articulações para comparar a comparação anatômica e fisiológica de duas articulações ósseas semelhantes. Existem 3 principais sinais radiográficos pelos quais se pode argumentar que este diagnóstico está presente, são eles:
- osteófitos na periferia das superfícies articulares;
- estreitamento do espaço articular (normalmente, sua largura é de 6 a 8 mm, os parâmetros dependem de muitos fatores, incluindo altura, idade, sexo etc. );
- osteosclerose subcondral.
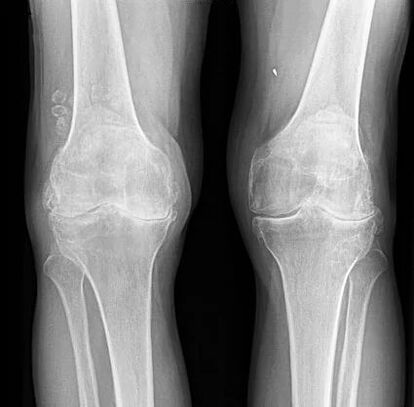
Ausência bilateral de espaços articulares.
No entanto, esses sinais no período muito inicial de desenvolvimento da osteoartrite nas radiografias ainda podem estar ausentes. Se o médico não perceber desvios de acordo com o raio-x, enquanto o paciente veio com queixas de dor periódica ou, por exemplo, inchaço recorrente por motivos desconhecidos, é importante realizar um exame complementar. Aconselha-se ainda a inclusão de um exame complementar no processo de diagnóstico e com diagnóstico estabelecido radiologicamente para obter informações detalhadas sobre o estado das estruturas do joelho, em particular dos tecidos moles e do líquido intra-articular.
A ressonância magnética (RM) e a artroscopia são reconhecidas como os melhores métodos auxiliares para a OA em qualquer fase, bem como para diferenciar esta patologia das demais. Quanto à tomografia computadorizada: é inferior à capacidade desses dois procedimentos, pois não visualiza claramente os tecidos moles. A ultrassonografia (ultrassom) de todos os métodos é a ferramenta diagnóstica mais fraca.
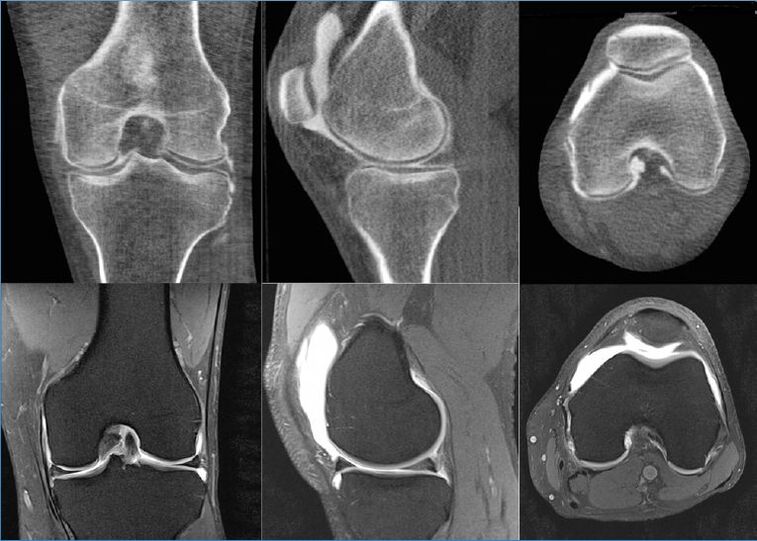
A RM mostra até as menores lesões superficiais da cartilagem nas extremidades articulares, e é a partir dessa estrutura cartilaginosa que começam a aparecer as primeiras alterações distróficas. Além disso, de acordo com dados de ressonância magnética, é possível fornecer uma avaliação objetiva do estado da membrana sinovial, cápsula, músculos circundantes, tendões, ligamentos, formações neurovasculares e sinóvia produzida. A ressonância magnética detecta cistos e outras neoplasias, incluindo defeitos ósseos.
O diagnóstico artroscópico não tem piores possibilidades, porém envolve uma intervenção minimamente invasiva com a introdução de um sistema óptico de imagem dentro da articulação do joelho. Com a ajuda da artroscopia, além de um estudo de alta qualidade do interior de todos os elementos estruturais da articulação, em paralelo, ainda é possível puncionar o derrame intra-articular, limpar a cavidade da chamada artrose "lixo".
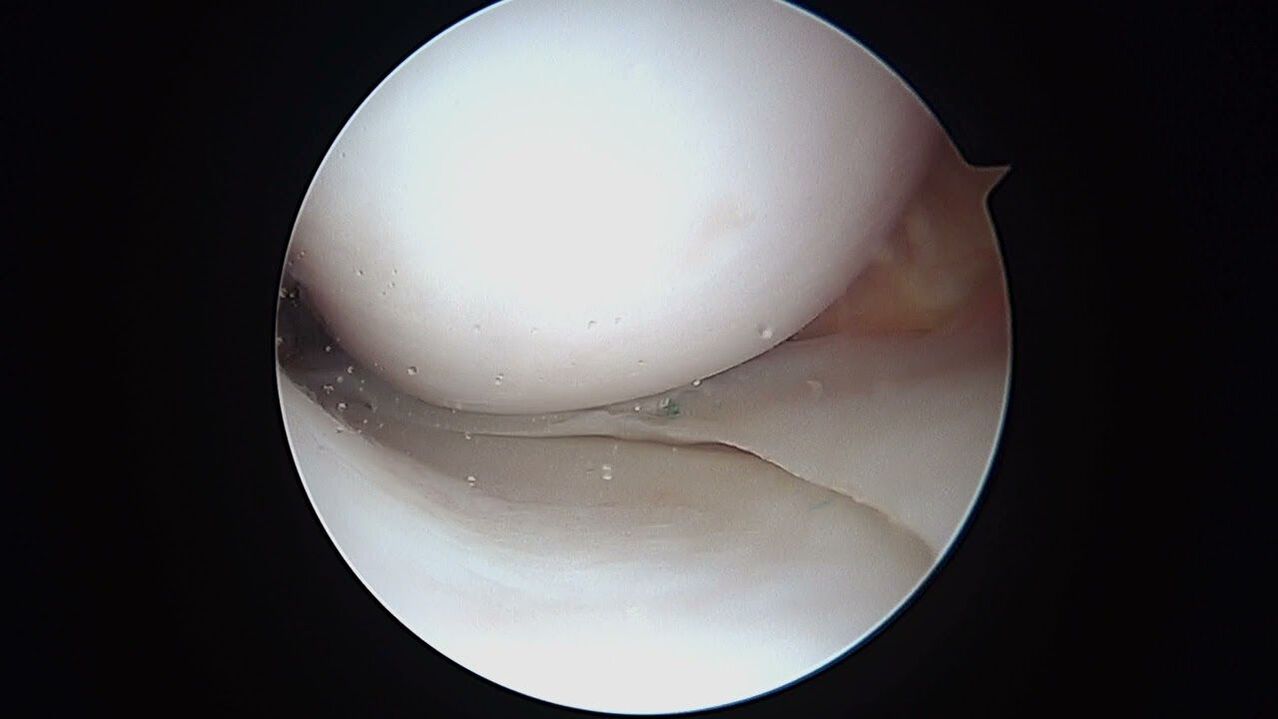
Além dos métodos instrumentais, a estrutura diagnóstica inclui necessariamente testes especiais durante o exame inicial. O médico realiza a palpação do local da lesão, avaliação da amplitude de movimento em várias posições da área examinada do membro e determinação de distúrbios de sensibilidade. Após estabelecer um diagnóstico de um plano semelhante, um exame de teste e radiografia serão realizados periodicamente para monitorar o estado do joelho e avaliar a eficácia da terapia.
Estágios e graus de osteoartrite do joelho
A classificação dos estágios da OA do joelho em ortopedia é proposta em duas versões: segundo N. S. Kosinskaya (3 etapas) e de acordo com Kellgren-Lorens (4 etapas). Na prática doméstica, tanto o primeiro quanto o segundo classificador de lesões do aparelho osteoarticular são citados com igual frequência. Ambas as classificações estão focadas na definição das seguintes características:
- diminuição da altura e desnível do gap interarticular;
- deformação das superfícies articulares;
- a presença de defeitos com contornos pronunciados;
- espessamento das áreas subcartilaginosas do osso devido à osteosclerose;
- a formação de cistos subcondrais (na radiografia parecem pontos brilhantes na região dos côndilos femorais e tibiais, dentro da patela).
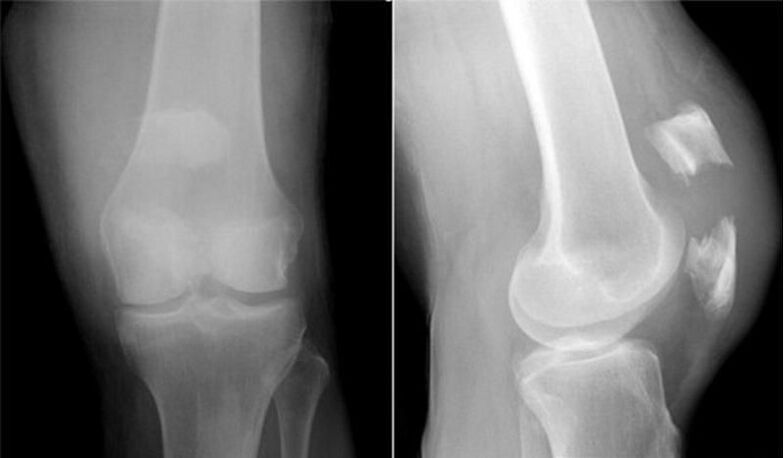
Sugerimos que você se familiarize com o estadiamento da gonartrose recomendado por Kosinskaya.
| Etapa | Sinais de raios-X, manifestações clínicas |
| eu (luz) | As mudanças são sutis, podem ser percebidas como normais. A lacuna na projeção direta pode ser normal ou ligeiramente estreitada. É possível detectar seu leve estreitamento ao comparar as articulações direita e esquerda. Definitivamente dizer sobre os problemas funcionais e morfológicos emergentes da cartilagem, osteofitose leve. É uma reação compensatória em resposta a mudanças nas propriedades elásticas da cartilagem. A osteofitose nesta fase é leve, caracterizada pela presença de pequenos osteófitos em uma única quantidade ao longo da borda dos ossos articulares. No entanto, os crescimentos marginais no estágio inicial podem não existir. Clinicamente, o estágio 1 prossegue com relativa facilidade com dor não intensa de curto prazo devido ao excesso de trabalho físico de longo prazo e disfunção mínima do joelho, o que não é percebido por muitas pessoas como algo sério. |
| II (médio) | As dimensões do espaço articular do joelho, em comparação com a norma, são drasticamente reduzidas em 2-3 vezes. Uma contração tão forte da lacuna indica uma morfologia já sobrecarregada da cartilagem articular, a gravidade de seu dano. Predominantemente, o estreitamento do gap é caracterizado por desníveis, de acordo com a gravidade do processo degenerativo. Os epicentros de estreitamento máximo concentram-se na zona articular, que responde pela maior parcela da carga. Essa zona muitas vezes se torna a parte medial (interna) da articulação. No estágio 2, grandes osteófitos também são encontrados ao longo das bordas das superfícies articulares, esclerose da placa terminal é detectada, às vezes é determinada a reestruturação cística do osso subcondral. As imagens de raios-X corrigem uma ligeira violação da congruência, deformidade moderada das epífises ósseas que formam a articulação do joelho. Manifesta-se por um agravamento pronunciado das funções do aparelho do joelho com uma clara limitação de movimentos, que na fase inicial às vezes era um pouco difícil. Além disso, uma limitação relativamente moderada de todos os outros tipos de movimentos fisiológicos, flexões, articulações mancando. A dor é intensa, muitas vezes há um leve inchaço local, há hipotrofia muscular perto da articulação. |
| III (grave) | O lúmen em forma de fenda entre as superfícies da articulação desaparece completamente ou pode ser rastreado, mas com grande dificuldade. Na fase final, encontram-se muitos osteófitos pontiagudos e maciços, que circundam totalmente as superfícies articulares, fundindo-se com o osso adjacente. A imagem radiográfica mostra as deformidades mais grosseiras da articulação do joelho (uma impressionante expansão e achatamento das superfícies), uma lesão significativa das epífises dos ossos formadores do joelho por osteosclerose, a presença de cistos CX. A articulação está expressivamente desviada do eixo vertical do membro (de acordo com valgo ou varo). O quadro clínico das manifestações é distinguido por um espessamento visível do joelho e sua posição forçada. O potencial locomotor e de suporte da articulação é reduzido a um nível crítico, enquanto a crepitação não se manifesta mais nela. Os músculos estão atrofiados em toda a perna, o músculo quadríceps é especialmente afetado. O membro está completamente incapacitado, é impossível se mover de forma independente, a claudicação progride. A síndrome da dor atinge o seu pico, torna-se extremamente dolorosa, constantemente perturbadora, independentemente da hora do dia e da atividade física. O terceiro estágio desabilita a pessoa. |
Tratamento conservador e cirúrgico
O princípio do tratamento - conservador ou cirúrgico - é selecionado de forma estritamente individual por um especialista altamente qualificado da especialização relevante. O médico assistente é um ortopedista ou traumatologista ortopédico. Notamos desde já que esta patologia é por sua natureza incurável. Infelizmente, não há como voltar atrás para o início das degenerações e suas consequências. O renascimento da cartilagem, a restauração natural das formas da articulação, devido às características biológicas do sistema osso-cartilaginoso, não pode ser alcançada, não importa quais pílulas, injeções, fisioterapia, técnicas manuais sejam usadas para efeitos terapêuticos.
Portanto, é importante entender claramente que os métodos conservadores são projetados para fins preventivos e sintomáticos, nomeadamente para:
- prevenir a ocorrência de osteoartrite (se já não);
- supressão da taxa de degeneração (com o início da doença) devido à ativação do trofismo tecidual na articulação do joelho, mudanças no estilo de vida, distribuição competente de cargas no sistema musculoesquelético;
- alívio da dor e inflamação, redução/prevenção de atrofia e contraturas;
- melhorando a mobilidade dos membros e a qualidade de vida, tanto quanto possível com a patogênese existente.
Está provado que resultados produtivos podem ser esperados do tratamento conservador quando ele é introduzido no estágio inicial da doença e parcialmente no início do estágio 2, enquanto a maior parte da cartilagem ainda está preservada. Mais perto do meio do 2º estágio de desenvolvimento e no 3º estágio, as medidas médicas e físicas perdem seu poder, na maioria das vezes não ajudam nem um pouco a se mover em uma direção positiva.
As táticas não cirúrgicas para controlar a doença incluem o uso complexo de métodos de reabilitação física e médica (cursos):
- preparações de NSAID locais e externos para síndrome de dor;
- condroprotetores, que podem retardar a progressão da gonartrose;
- vitaminas E, C e B, orotato de potássio, etc. ;
- exercícios de fisioterapia (desenvolvidos, prescritos por um médico, o treinamento deve ocorrer exclusivamente sob a orientação de um treinador de fisioterapia);
- fisioterapia (eletroforese, terapia de impulso, ultra-som, terapia magnética, banhos à base de sulfeto de hidrogênio e radônio, etc. );
- injeções intra-articulares de corticosteróides, usadas em casos extremos - com dor prolongada insuportável com recaídas frequentes, sinovite grave, que não são interrompidas por medicamentos não esteróides convencionais.
Se o primeiro curso de injeções de esteróides na articulação não for suficientemente eficaz, não faz sentido continuar, e o joelho deve ser operado com urgência.
Atrasar a operação na ausência do efeito da terapia conservadora é indesejável. A cirurgia oportuna permitirá realizar a intervenção cirúrgica sem dificuldades, é mais fácil transferir o procedimento cirúrgico com riscos mínimos de complicações e recuperar mais rápido e melhor. O sistema prioritário de tratamento na ortopedia e traumatologia moderna para as formas avançadas de OA com localização na articulação do joelho continua sendo a intervenção cirúrgica pelo método da artroplastia. A endoprótese - substituição da articulação do joelho por uma endoprótese funcional - permite em pouco tempo:
- corrigir completamente as deformidades do joelho (em forma de O, em forma de X);
- restaurar qualitativamente a anatomia e as funções de locomoção, estabilidade de suporte, depreciação no segmento problemático do membro;
- devolver o paciente à atividade física indolor, aliviando a incapacidade e retomando um nível normal de capacidade para o trabalho.
Dependendo das indicações, das características individuais do corpo do paciente, as próteses podem ser realizadas de acordo com o princípio da substituição parcial ou total da articulação com cimento, fixação não cimentada ou híbrida. Próteses exclusivas imitam completamente a mecânica e a anatomia da articulação humana "nativa" ou de seus componentes individuais. Eles têm a mais alta resistência, as melhores qualidades de rigidez e elasticidade, excelente biocompatibilidade com o corpo, tecidos biológicos circundantes e fluidos. Os implantes são feitos de ligas metálicas de alta tecnologia (titânio, cobalto-cromo, etc. ). Construções completas atendem em média 15 anos ou mais, mas na condição de uma operação idealmente realizada e reabilitação pós-operatória.
Antes da implantação do implante, a articulação óssea afetada é removida, as superfícies dos ossos articulares são submetidas a tratamento cirúrgico cuidadoso e preparação para a instalação da endoprótese. Se um paciente receber uma endoprótese total, ela consistirá em uma réplica artificial totalmente montada de uma articulação de joelho saudável, incluindo:
- um componente tibial fixo ou móvel em forma de plataforma sobre uma haste, idêntico ao formato da superfície do osso correspondente;
- um forro de polietileno (amortecimento "almofada"), que é fixado no componente tibial;
- o componente femoral tem forma arredondada, correspondendo à forma dos côndilos femorais;
- elemento da patela (nem sempre instalado, apenas em mau estado da camada cartilaginosa da patela).
A substituição parcial (unicondilar) envolve uma prótese minimamente invasiva de apenas metade da articulação do joelho - a articulação óssea fêmur-tibial medial ou lateral. Após qualquer tipo de endoprótese, é realizada uma reabilitação abrangente, visando prevenir consequências pós-operatórias, restabelecendo a musculatura e os movimentos do membro protético. A reabilitação após a substituição do joelho continua até que o paciente esteja totalmente recuperado, geralmente leva de 2, 5 a 4 meses.














































