A artrose é uma doença caracterizada pela destruição gradual da articulação devido ao desenvolvimento de alterações degenerativas nos tecidos. Segundo a OMS, um em cada décimo habitante do planeta enfrenta esse problema. Depois dos 50 anos, o risco de desenvolver a doença é de cerca de 30% e, aos 70 anos, chega a 80-90%.
informações gerais
A artrose é um processo crônico de longo prazo que afeta não apenas as articulações. À medida que progride, alterações distróficas e degenerativas também afetam o aparelho auxiliar. No processo, o paciente se depara com uma inflamação da cartilagem e do tecido ósseo, da cápsula articular e da bursa periarticular, bem como dos músculos, ligamentos e tecido subcutâneo em contato com eles.
Independentemente da localização, o processo patológico segue um esquema único. Primeiro, na espessura do tecido, o equilíbrio entre os processos de crescimento e destruição da cartilagem é perturbado, e o equilíbrio muda em favor da distrofia e do desenvolvimento reverso (degeneração). Nesse momento, ocorrem alterações na microestrutura da cartilagem que são imperceptíveis ao olho, o que leva ao seu adelgaçamento e fissura.
Conforme a doença progride, a articulação perde sua elasticidade e fica mais densa. Isso reduz sua capacidade de absorção, a taxa de dano ao tecido está aumentando constantemente devido à vibração e microtraumas durante o movimento. O adelgaçamento da camada cartilaginosa provoca o crescimento ativo das estruturas ósseas, resultando no aparecimento de pontas e protuberâncias na superfície lisa da articulação - desenvolve-se osteoartrite. Os movimentos tornam-se mais limitados e dolorosos. Os espasmos dos músculos ao redor da área afetada se desenvolvem, exacerbando a dor e deformando o membro.
Estágios da doença
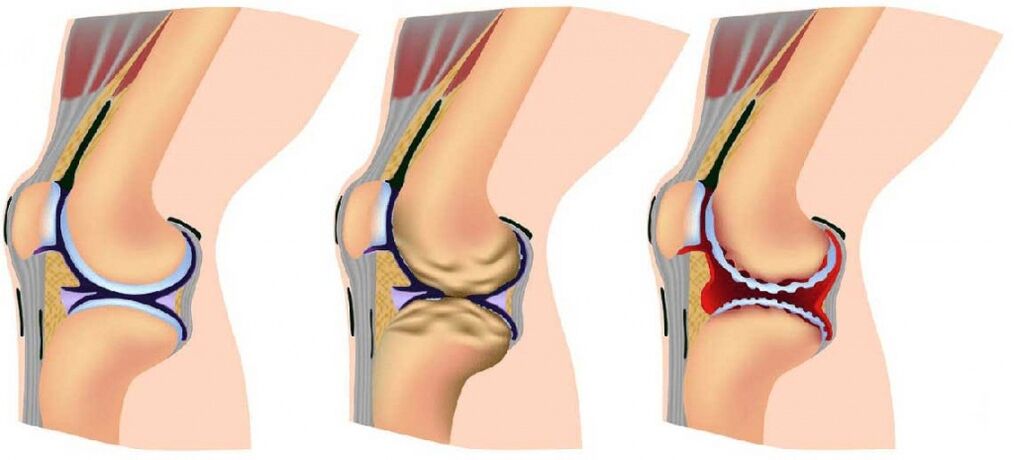
A artrose das articulações desenvolve-se gradualmente e, no processo, existem três fases sucessivas que determinam a gravidade da doença:
- Etapa 1: a patologia não é detectada na radiografia ou no ultrassom, porém os processos de destruição já foram iniciados; a composição do fluido articular muda, como resultado os tecidos recebem menos nutrientes e se tornam mais sensíveis; o aumento do estresse na área afetada causa inflamação (artrite) e dor;
- O estágio 2 é caracterizado pela destruição ativa do tecido cartilaginoso, e espinhos e crescimentos ósseos aparecem ao longo das bordas da área articular (a área de contato entre as superfícies); neste momento, as dores tornam-se habituais e os processos inflamatórios são mais fortes ou mais fracos; espasmos dos músculos associados à articulação são observados periodicamente;
- Estágio 3: áreas de destruição afetam quase toda a superfície da cartilagem, a área articular é deformada, o membro afetado desvia de seu eixo; a amplitude de movimento diminui e os ligamentos enfraquecem e ficam curtos.
Alguns especialistas também identificam o estágio IV do desenvolvimento da artrose. É caracterizada por uma imobilidade quase completa da articulação.
Visualizações
Dependendo da causa da doença, as artrose primária e secundária são distinguidas. No primeiro caso, a patologia surge de forma independente no contexto do complexo impacto dos fatores predisponentes. A forma secundária é consequência de outras doenças e está dividida nos seguintes grupos:
- lesão articular causada por distúrbios metabólicos ou doenças endócrinas (gota, diabetes mellitus, acromegalia, hiperparatireoidismo);
- destruição associada a patologias congênitas (doença de Paget, luxação congênita do quadril, escoliose, hemofilia, etc. );
- artrose pós-traumática, que surge como pano de fundo de fraturas, fissuras, processos necróticos ou operações cirúrgicas, bem como decorrente das peculiaridades da profissão.
A classificação mais exigida da osteoartrite, dependendo da localização do processo patológico:
- gonartrose: lesão no joelho, uma das variedades das quais é a artrose palete-femoral - destruição da articulação entre o fêmur e a patela;
- artrose da articulação do tornozelo: ocorre no contexto de uma carga pesada e lesões frequentes;
- artrose das articulações do pé: o mais frequentemente afetado é o dedão do pé na junção com o pé; a lesão se desenvolve no contexto de gota ou hálux valgo;
- a artrose do ombro é caracterizada por uma lesão do ombro e freqüentemente ocorre em uma idade jovem em um contexto de aumento da atividade física (carregadores, atletas, construtores);
- coxartrose: lesão da articulação do quadril; pode ser unilateral ou bilateral e é uma das causas mais comuns de deficiência em pessoas com mais de 50 anos;
- artrose vertebral: destruição dos discos cartilaginosos entre as vértebras, afetando mais freqüentemente a coluna cervical e lombar;
- artrose das articulações da mão: as articulações dos dedos são mais frequentemente afetadas; as mulheres na menopausa são especialmente suscetíveis à patologia;
- artrose da articulação temporomandibular: ocorre muito raramente, na maioria das vezes no contexto de inflamação crônica devido à má oclusão ou próteses inadequadas;
- Artrose do cotovelo: uma forma rara da doença mais comumente associada a lesões nessa área.
Razões para o desenvolvimento
O principal fator no desenvolvimento da artrose é a discrepância entre a carga experimentada e a capacidade da articulação em suportar essa carga. Agudo ou crônico, esse processo leva inevitavelmente à destruição do tecido.
A lista de razões que aumentam o risco de desenvolver artrose de qualquer localização inclui:
- hereditariedade;
- patologia endócrina (diabetes mellitus);
- lesões do aparelho articular: hematomas, luxações, fraturas ou rachaduras nos ossos dentro da bolsa articular, rupturas completas ou parciais dos ligamentos, feridas penetrantes;
- aumento regular do estresse nas articulações associado à profissão;
- obesidade;
- hipotermia;
- doenças inflamatórias pospostas das articulações: artrite aguda, tuberculose, etc . ;
- doenças do sangue em que ocorrem frequentemente hemorragias nas articulações (hemofilia);
- mudanças abruptas nos níveis hormonais (gravidez, menopausa);
- distúrbios circulatórios locais devido a aterosclerose, veias varicosas, tromboflebite, etc . ;
- doenças autoimunes (artrite reumatóide, lúpus eritematoso sistêmico, etc. );
- displasia do tecido conjuntivo (patologia congênita, acompanhada, inter alia, por excessiva mobilidade articular);
- patologias congênitas do sistema musculoesquelético (pés chatos, displasia ou luxação congênita da articulação do quadril, etc. );
- idade acima de 45-50 anos (um aumento nos riscos está associado a uma diminuição na síntese de colágeno);
- osteoporose (perda óssea);
- intoxicação crônica do corpo (incluindo sais de metais pesados, drogas, álcool);
- intervenções cirúrgicas nas articulações.
Sintomas
Os sintomas da artrose praticamente não dependem de sua causa e localização, uma vez que as alterações nas articulações seguem o mesmo cenário. A doença se desenvolve gradativamente e começa a se manifestar, já quando a cartilagem está gravemente danificada.
Um dos primeiros sinais de problema é um aperto na área problemática durante a movimentação. Geralmente ocorre quando o joelho ou ombro é afetado. Ao mesmo tempo, uma pessoa pode sentir uma ligeira diminuição na mobilidade após uma inatividade prolongada, por exemplo, pela manhã.
Quando questionados sobre quais sintomas aparecem na artrose, a maioria dos pacientes dá o nome de dor. No início, insignificante e fraco, aos poucos vai ganhando força, não permitindo o movimento normal. Dependendo do estágio e da localização da patologia, uma pessoa pode sentir:
- dores iniciais: ocorrem durante os primeiros movimentos após inatividade prolongada da articulação e estão associadas à formação de uma fina película de tecido destruído na superfície da cartilagem; após o início dos trabalhos, o filme se move e o desconforto desaparece;
- dor durante esforços físicos prolongados (em pé, caminhar, correr, etc. ): aparecem devido a uma diminuição nas propriedades de absorção de choque da articulação;
- dores do tempo: provocadas por baixa temperatura, umidade, mudanças na pressão atmosférica;
- dores noturnas: associadas à congestão venosa e aumento da pressão arterial dentro dos ossos;
- bloqueio articular: dor aguda e forte associada à violação de um pedaço de cartilagem ou osso localizado na cavidade articular.
À medida que a artrose se desenvolve, os sintomas se tornam mais perceptíveis, o paciente nota os seguintes sinais:
- um aumento na rigidez matinal;
- intensificação e aumento da duração da dor;
- mobilidade diminuída;
- deformação da articulação devido ao crescimento ósseo;
- deformação dos ossos e tecidos circundantes: o processo é claramente visível nos membros e dedos, que se tornam visivelmente curvos.
Quando a inflamação se intensifica, a área afetada incha, fica vermelha e quente ao toque. Pressionar causa um aumento acentuado da dor.

Análises e diagnósticos
A artrose é diagnosticada por um cirurgião ortopédico. Ele realiza um levantamento detalhado do paciente para identificar queixas e anamnese. O médico questiona detalhadamente sobre o tempo do aparecimento dos primeiros sinais e a velocidade de seu desenvolvimento, as lesões e doenças sofridas, a presença de tais problemas nos parentes.
Um exame de sangue geral permite identificar o processo inflamatório que geralmente acompanha a artrose.
O principal método diagnóstico é a radiografia. Os seguintes sinais são bem visualizados na imagem:
- estreitamento do espaço articular;
- mudar os contornos dos ossos em contato;
- estrutura óssea quebrada na área afetada;
- crescimentos ósseos (osteófitos);
- curvatura do eixo do membro ou dedo;
- subluxação da articulação.
Para um diagnóstico mais detalhado, o seguinte pode ser atribuído:
- tomografia computadorizada (TC);
- imagem por ressonância magnética (MRI);
- Ultrassom articular;
- artroscopia (exame interno da cavidade articular por meio de uma câmera inserida por meio de uma pequena punção);
- cintilografia (avaliação do estado dos ossos e do metabolismo dos mesmos com a introdução de radiofármacos).
Se houver suspeita de uma natureza secundária da doença, testes apropriados e consultas de especialistas restritos são prescritos.
Tratamento de artrose das articulações
A escolha do método de tratamento da artrose das articulações depende da causa da doença, do seu estágio e dos sintomas. No arsenal de médicos estão:
- medicamentos;
- tratamento não medicamentoso;
- técnicas cirúrgicas.
Além disso, o paciente deve seguir uma dieta rígida e ajustes no estilo de vida para minimizar mais danos às articulações.
Tratamento medicamentoso
A prescrição de medicamentos para artrose tem dois objetivos principais:
- remoção da dor e inflamação;
- restauração do tecido da cartilagem ou, pelo menos, impedindo a degeneração posterior.
Para aliviar a condição do paciente, vários tipos de medicamentos são usados:
- antiinflamatórios não esteróides na forma de comprimidos, injeções, pomadas ou supositórios; eles aliviam bem a dor e a inflamação;
- hormônios (corticosteroides): indicados para dores intensas e, na maioria das vezes, são injetados diretamente na cavidade articular;
- outros analgésicos, por exemplo, antiespasmódicos: ajudam a reduzir os níveis de dor relaxando os músculos;
É importante lembrar: todos os tipos de analgésicos são usados apenas para aliviar a condição do paciente. Eles não afetam o estado da cartilagem e, com o uso prolongado, aceleram sua destruição e causam efeitos colaterais graves.
Os principais medicamentos para a restauração das articulações hoje são os condroprotetores. Contribuem para a saturação da cartilagem com nutrientes, interrompem a moneyeration e iniciam os processos de crescimento celular. Os fundos têm efeito apenas nas fases iniciais e intermédias do desenvolvimento da doença e estão sujeitos a uma utilização regular a longo prazo.
Para aumentar o efeito dos condroprotetores, as drogas que melhoram a microcirculação nos tecidos e os agentes antienzimas ajudam. O primeiro fornece um bom suprimento de oxigênio e nutrientes para a área afetada, enquanto o último retarda o processo de destruição do tecido.
A seleção de medicamentos específicos, sua dosagem e modo de administração são de responsabilidade do médico.
Tratamento sem drogas
O tratamento não medicamentoso inclui as seguintes técnicas:
- fisioterapia:
- terapia por ondas de choque: destrói o crescimento ósseo e estimula a circulação sanguínea por meio da exposição ao ultrassom;
- eletromioestimulação automatizada: exposição a impulsos elétricos para estimular a contração muscular;
- ultraphonoforese: exposição ao ultrassom em combinação com o uso de drogas;
- terapia com ozônio: introdução de uma mistura especial de gases na cápsula articular;
- fisioterapia;
- mecanoterapia: fisioterapia com uso de simuladores;
- alongamento das articulações para reduzir o estresse;
- massagem.
Cirurgia
Na maioria das vezes, a ajuda de um cirurgião é necessária nos estágios graves da doença. Dependendo da localização do processo patológico e do grau de dano, o seguinte pode ser atribuído:
- punção: punção da articulação com retirada de parte do líquido e, se indicada, administração de medicamentos;
- osteotomia corretiva: retirada de parte do osso, seguida de fixação em outro ângulo para aliviar a carga da articulação;
- endoprótese: substituição de uma articulação danificada por uma prótese; usado em casos extremamente avançados.
Osteoartrite em crianças
A osteoartrite é considerada uma doença dos idosos, mas também pode ocorrer em crianças. As causas mais comuns de patologia são:
- patologia congênita do tecido conjuntivo;
- ferimentos graves;
- hereditariedade;
- distúrbios metabólicos e o trabalho das glândulas endócrinas;
- distúrbios ortopédicos (pés chatos, escoliose, etc. );
- acima do peso.
A artrose infantil raramente é acompanhada por sintomas graves: a dor é de natureza dolorosa e a rigidez e a limitação das funções estão praticamente ausentes. Alterações degenerativas são detectadas em raios-X, ressonância magnética e ultrassom. No processo de tratamento, são utilizados os mesmos meios que nos adultos. A máxima atenção é dada à terapia por exercício e fisioterapia, uma vez que em uma idade jovem são especialmente eficazes. Sem tratamento, a doença, mais cedo ou mais tarde, chega a um estágio avançado com perda total da mobilidade.
Dieta
A dieta é um dos fatores mais importantes no tratamento da artrose. Se você tem excesso de peso, é preciso reduzi-lo para diminuir o estresse nas articulações. Nesse caso, prescreve-se uma dieta balanceada com déficit calórico. Independentemente do índice de massa corporal, os médicos recomendam abandonar completamente:
- carboidratos rápidos (açúcar, sobremesas, farinha);
- bebidas alcoólicas;
- especiarias;
- leguminosas;
- chá e café fortes;
- alimentos excessivamente gordurosos e condimentados.
Alimentos enlatados e subprodutos não estão excluídos, mas são significativamente limitados, assim como o sal. A nutrição ideal para osteoartrite inclui:
- carnes magras;
- peixe e frutos do mar;
- ovos;
- produtos de leite;
- óleos vegetais de linhaça e de oliva;
- vegetais e frutas, uma grande quantidade de verduras;
- cereais com moderação, massa de trigo duro;
- produtos com alto teor de colágeno (carnes gelatinosas, formol, geleia).
Profilaxia
A artrose é mais fácil de prevenir do que curar. Para manter suas articulações saudáveis nos próximos anos, é recomendado:
- ter um estilo de vida ativo;
- faça exercícios regularmente e visite a piscina;
- comer bem, consumir bastante ômega-3 e colágeno;
- não ultrapasse a norma do IMC;
- use sapatos confortáveis.
Se a doença for diagnosticada precocemente, recomenda-se submeter-se regularmente a um tratamento de spa, bem como excluir fatores de risco profissionais: ficar em pé por muito tempo, levantar pesos, vibração.
Consequências e complicações
A osteoartrite progride muito lentamente. Quando as prescrições do médico são cumpridas, seu curso diminui significativamente, o que permite manter a mobilidade articular por muito mais tempo. Consequências irreversíveis se desenvolvem sem tratamento:
- deformidade severa da articulação;
- diminuição da mobilidade até a sua perda completa (anquilose);
- encurtamento do membro (com dano ao joelho ou articulação do quadril);
- deformação dos ossos, curvatura dos membros e dedos.
Previsão
O prognóstico da artrose depende da forma da doença, do seu grau e da qualidade do tratamento. A patologia é uma das causas mais comuns de deficiência e, em casos avançados, a capacidade de locomoção e autocuidado. Com lesões graves nas articulações do joelho e quadril, o paciente recebe o primeiro ou segundo grupo de deficiência (dependendo do estágio e extensão da lesão).














































